A papillómák elterjedtek a modern társadalomban. Az orvosi statisztikák szerint az emberek 80% -ában ilyen vagy olyan formában figyelhetők meg, és jóindulatú, kis daganatszerű képződmények a test különböző részeinek bőrén és nyálkahártyáján. Ezek csak az emberi papillomavírus (HPV) fertőzésének egyik megnyilvánulása, amelynek törzsei több mint 190 faj. Közülük megkülönböztetnek magas, közepes és alacsony onkogén kockázatú vírusokat. Ezért az esztétikai hátrány mellett a papillómák komoly veszélyt jelenthetnek az emberi életre és egészségre, mivel ezek egy része rosszindulatú daganattá alakulhat át.
Mi a HPV
Az emberi papillomavírus csak az embereket fertőzi meg, és a terjedés fő útja a nemi úton terjed. Ezért a HPV a szexuálisan aktív emberek körében a leggyakoribb. Ez megmagyarázza azt a tényt, hogy a fertőzés leggyakrabban fiatal korban, a szexuális aktivitás kezdetén és annak csúcspontján, azaz 15-25 év alatt fordul elő. Sőt, többféle HPV-törzs (típus) lehet egyszerre az emberi testben, ami különböző típusú daganatszerű képződmények megjelenését váltja ki a bőrön és a nyálkahártyákon.
A HPV által okozott betegséget papillomatosisnak nevezik.
A vírusfertőzés akkor fordul elő, ha a bőrrel vagy a nyálkahártyával érintkezik a fertőzött személy nyálkahártyájának vagy nyálkahártyájának részecskéivel. Az éretlen hámsejtek membránjaihoz kapcsolódnak, ahonnan behatolnak a sejt citoplazmájába, majd a sejtmagba. A sejtmagban található a DNS, amelyet a HPV károsít. Ennek eredményeként, amikor az érintett sejt megoszlik, ennek következménye nem egészséges, de már megváltozott genetikai információval rendelkező új sejtek képződése lesz, ami megszakításokhoz vezet szaporodásuk és differenciálódásuk mechanizmusában. Ez lesz az oka annak, hogy a neoplazmák a bőrön és a nyálkahártyákon megjelennek.
A HPV-fertőzés nemcsak papillómák, hanem szemölcsök, valamint lapos és nemi szemölcsök kialakulásához is vezethet. Ez azonban tünetmentes lehet. Ebben az esetben a páciens nem mutat külső humán papillomavírus-fertőzés jeleit, de hordozóként fog működni, és másokat is megfertőzhet védtelen közösülés közben vagy otthon.
Így a HPV-fertőzés nem mindig vezet papillómák kialakulásához. Ez a személy immunitásának erősségétől függ, de gyakrabban az első kis papillómák a fertőzés után 1-6 hónappal jelennek meg.
Az emberi papillomavírus intracelluláris. Ezért az immunrendszer kellő erősségével a szervezet sikeresen elnyomja aktivitását, és nem ad lehetőséget a sejtproliferáció kiváltására. De bizonyos tényezők hatására az immunitás gyengülésével a test védekezőképessége csökken, a vírus aktiválódik, ami papillómák kialakulásához vezet.
A HPV minden törzse vagy típusa 4 csoportra osztható:
- nem onkogén - 1-5. , 63. törzs;
- alacsony onkogén kockázat - 6. , 11. , 40. , 42-44. , 54. , 61. , 70. , 72. , 81. törzs;
- közepes onkogén kockázat - 26. , 31. , 33. , 35. , 51-53. , 58. , 66. törzs;
- magas onkogén kockázat - a 16. , 18. , 39. , 45. , 56. , 59. , 68. , 73. , 82. törzs (a 16. és 18. típust tartják a legveszélyesebbnek).
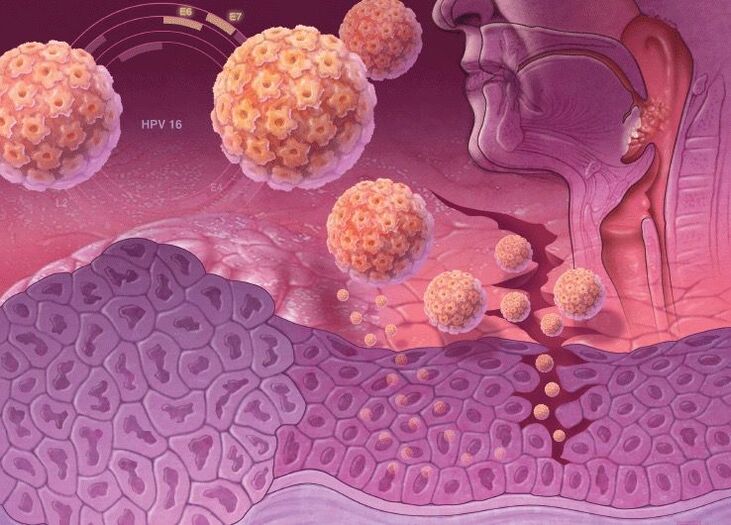
A magas onkogén kockázatú HPV-törzsek DNS-ében speciális gének találhatók, amelyek felelősek a specifikus fehérjék, az onkoproteinek (E6 és E7) szintéziséért. Ezért, amikor beépül egy emberi sejt DNS-be, csökken a rákellenes védelme. Az onkoproteinek destabilizálják a bőrsejt genomját, provokálják annak aktív szaporodását és elnyomják a differenciálódás képességét. Ezért ez nagy kockázattal jár a rák kialakulásában, ha magas onkogén kockázatú humán papillomavírus törzsekkel fertőzött.
A papillómák jelentette veszély nagysága közvetlenül függ a HPV típusától. A magas onkogén kockázatú törzsekkel való fertőzés veszélyes a fejlődésre:
- méhnyakrák;
- a végbélnyílás, a vulva, a pénisz rosszindulatú daganatai;
- oropharyngealis rák stb.
A méhnyakrák eseteinek 70% -a a 16. és 18. típusú HPV-fertőzés miatt következik be.
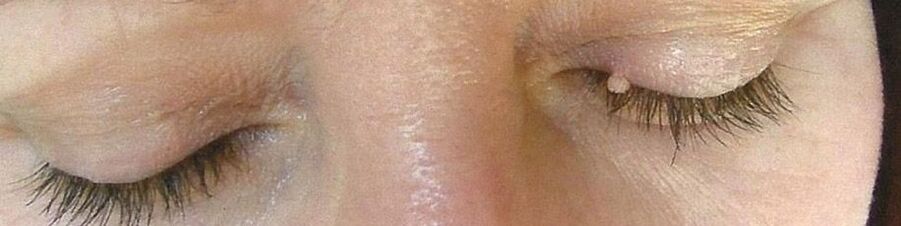
De még akkor is, ha alacsony onkogén kockázatú törzsekkel fertőzöttek és papillómák képződnek, meg kell őket óvatosan kezelni. A konvex neoplazmákat gyakran megrongálják ruhadarabok, véreznek és hajlamosak gyulladni. Ugyanakkor a legnagyobb kényelmetlenséget talán a nemi szervek képződményei hozzák, amelyek súlyos kényelmetlenséget okoznak és bonyolítják az intim élet folytatását. Ilyen esetekben lehetséges másodlagos fertőzés bekötése, amely gennyes-szeptikus szövődmények kialakulását okozhatja. Ezenkívül a papillómák szinte minden belső szerv nyálkahártyáján kialakulhatnak, ami munkájuk megzavarásához vezet. Tehát a felső légutak papillomatosisát gyakran megtalálják, ami légzési nehézségeket okoz.
A papillómák kialakulásának okai és kockázati tényezők
A HPV nemi úton terjedhet, valamint fertőzött anyától a csecsemőig a szülés során. A kontaktus-háztartás útján történő vírus átterjedése nincs kizárva, vagyis törölközők, ruhák stb. Együttes használatával. Ez magyarázza a HPV magas előfordulását a világban. Önfertőzés is lehetséges. Ebben az esetben, ha egy papilloma megsérül, a vírus átvihető a bőr egészséges területeire, és hatással lehet rájuk.
A HPV-fertőzés fő okai a nemi partnerek gyakori változásai és a nem védett nemi élet.

De a vírussal történő fertőzés nem mindig vezet papillómák, genitális szemölcsök stb. Kialakulásához. A papillomatosis kialakulásának valószínűsége különböző tényezőktől függ:
- bármilyen eredetű immunhiány, beleértve az immunitást elnyomó gyógyszerek (immunszuppresszánsok, citosztatikumok stb. ), HIV-fertőzés jelenlétét, sugárkárosodást;
- a test védekezésének csökkenése a terhesség alatti fiziológiai változások hátterében;
- a szexuális tevékenység korai kezdete, amikor az immunrendszer még nem alakult ki és nem erősödött meg teljesen;
- a bőr és a nyálkahártyák mikrotrauma;
- erősen onkogén HPV-törzsekkel való fertőzés;
- többféle HPV jelenléte a testben egyszerre;
- egyéb nemi úton terjedő betegségek (STD) jelenléte, különösen a gonorrhoea, trichomoniasis, herpesz, citomegalovírus fertőzés, Epstein-Barr vírus, hepatitis B és C stb . ;
- hormonális rendellenességek;
- a test kimerülése, hipovitaminosis, krónikus fáradtság és súlyos stressz;
- többszörös születés és abortusz;
- súlyos krónikus betegségek, különösen a cukorbetegség jelenléte;
- egészségtelen életmód vezetése, rossz szokások jelenléte;
- rossz életkörülmények.
Az idős és túlsúlyos emberek hajlamosabbak a papillómák kialakulására. Sőt, neoplazmáik gyakran a bőr redőiben alakulnak ki, ami hozzájárul sérülésükhöz és gyulladásukhoz.
Típusok és tünetek
A HPV-fertőzés okozta daganatok kialakulhatnak a test különböző részeinek bőrén és nyálkahártyáján, beleértve az arcot, a nyakat és a dekoltázsot is. Kialakulhatnak a karokon, a lábakon, a háton, a nemi szerveken is, beleértve a perineumot, a kis szeméremajkakat és a majora, a vulva, a hüvely, a méhnyak, a pénisz, különösen a koronális barázda és a frenulum mentén. Nem kizárt a szájüreg, a nyelv, az orrgarat, a nyelőcső, a hólyag, a szem kötőhártyájának, a légcsőnek és más belső szerveknek a nyálkahártyája.
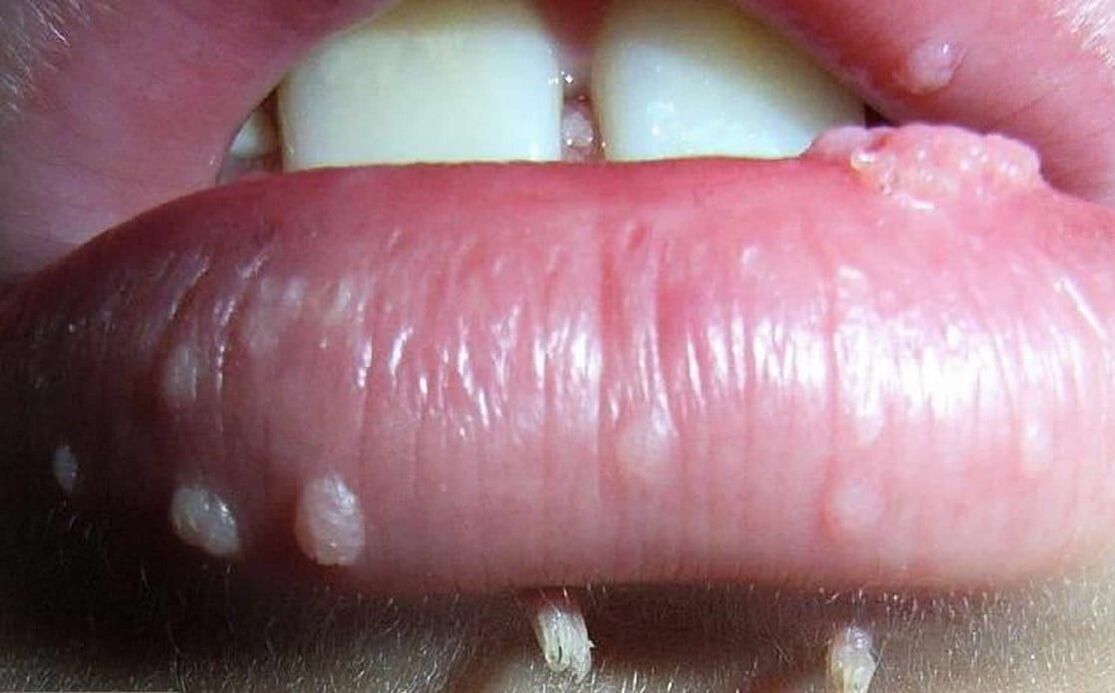
Az emberi papillomavírus más jellegű neoplazmák megjelenéséhez vezethet. Általában 3 csoportra oszthatók, bár megjelenésük oka minden esetben ugyanaz - az emberi papillomavírus fertőzése.
- A papillómák rózsaszínű, fehér, gyöngy vagy világosbarna színű jóindulatú daganatok, amelyek leggyakrabban a szemhéjon, az ajkakon, a mellkason, a hónaljban, a nyakon alakulnak ki. Egyedül helyezkednek el, és általában még több elváltozás esetén sem hajlamosak egyesülni. A papillómák általában kerekek vagy rögösek, hasonlítanak a karfiol fejére, gyakrabban vannak lábuk.
- A szemölcsök piszkosbarna vagy halványabb színű jóindulatú képződmények, kakasgombóc vagy villalapok formájában, amelyeket egy közös alap egyesít. Leggyakrabban a nemi szervek területén, a végbélnyílásban és a száj körül találhatók. Hajlamosak egymással összeolvadni, és ennek eredményeként a test nagy területeit lefedik. Megjelenésük a HPV 6 és 11 típusú fertőzésének köszönhető. Megkülönböztetünk hegyes, lapos és intraepithelialis szemölcsöket.
- A szemölcsök egyenetlen, könnyű, jóindulatú daganatszerű képződmények, plakk vagy kis csomó formájában a kéz bőrének felületén, a körmöknél, a lábaknál, az arcnál és a test elülső részén. A szemölcsök úgy nézhetnek ki, mint a papillómák, de széles alapon különböznek tőlük. Általában 1-5, 7-10, 12, 14, 15, 17, 19-24 típusú HPV-fertőzéssel fordulnak elő.
Az ilyen daganatszerű képződmények mérete a millimétertől a nagy növekedésig változhat, amelyek a bőr vagy a nyálkahártya nagy területeit borítják.
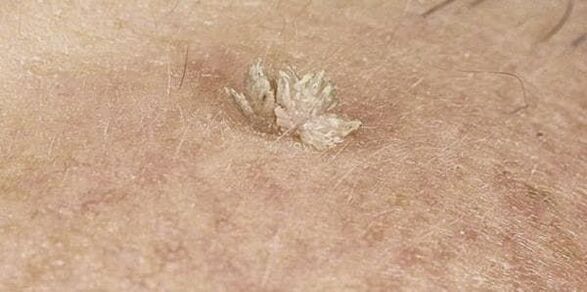
A neoplazmák megjelenésükben is eltérhetnek, ami közvetlenül a testbe bejutott HPV típusától függ. Gyakrabban, mint mások, vannak:
- Vulgáris vagy közönséges - sűrű állagú kidudorodások, amelyek átmérője meghaladja az 1 mm-t. Hajlamosak egyesülni és csoportosulni.
- A talpi szemölcsök a bőr felszíne fölé emelkednek, gyakran fájdalmas dudorok, fényes felülettel és peremmel. Jellemző tulajdonság a bőrminta hiánya. Kialakulásukat az 1. , 2. , 4. típusú HPV provokálja.
- A lapos papillómák puhák, simaak, laposak, általában lekerekítettek, normál bőrszínűek vagy enyhén sárgák, rózsaszínűek. Kiprovokálhatják a viszketést, ezért gyakran sérültek, fájdalmasak és gyulladtak. Kialakulásuk oka a HPV 3. és 10. törzse.
- A filiform (akrochordok) az egyik leggyakoribb papilloma, különösen az idős betegek körében. Leggyakrabban az arcon, a szem körül, az ágyékban, a hónaljban, a nyakon található. Sárgás színűek, és fokozatosan nőnek, sűrű, de rugalmas állagú dudorokká válnak.
- Nemi szemölcsök a perineumban, nemi szervek.
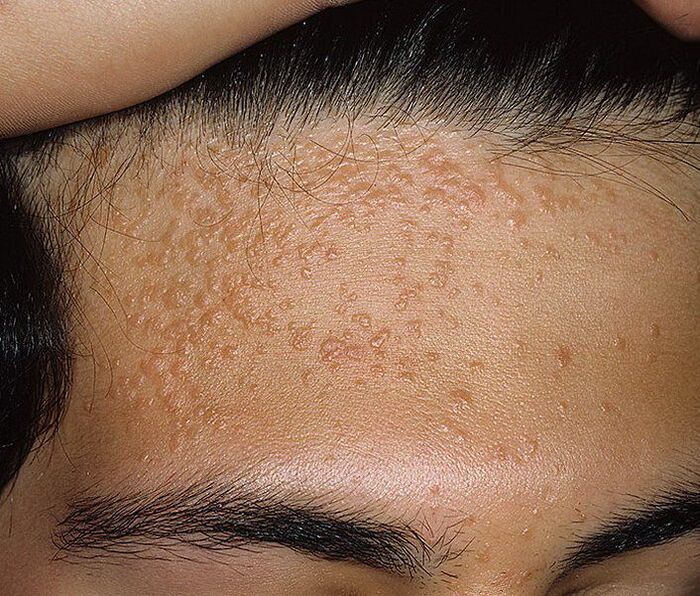
A papillómák szabad szemmel láthatók, vagy a bőr vagy a nyálkahártyák vastagságában helyezkedhetnek el. Ez utóbbi esetben endofitikusnak nevezik őket, és egyik megnyilvánulásuk a nyaki dysplasia. A női belső nemi szervek papillomatosis általi veresége a következőket jelezheti:
- viszketés, égés, sírás a perineumban;
- bőséges leucorrhoea;
- véres váladék, különösen nemi aktus után;
- kényelmetlenség az intimitás alatt.
Néha a papillomatosis provokálhat hát- és kismedencei fájdalmat, gyengeséget, lábduzzanatot és felesleges fogyást. Az ilyen jelek a legriasztóbbak közé tartoznak, mivel jelezhetik a HPV-fertőzés szövődményeinek kialakulását.
Diagnosztika
Ha papillómák képződnek a testen, az arcon vagy a nemi szerveken, konzultálnia kell egy bőrgyógyásszal. Ez lehetővé teszi nemcsak az emberi papillomavírus fertőzés diagnosztizálását a korai szakaszban, hanem intézkedéseket is hozhat az új elemek kialakulásának megakadályozása érdekében, valamint megfigyelheti a meglévők változását.
Különösen fontos, hogy ne habozzon orvoshoz fordulni, ha a növekedés jelei, a papilloma elszíneződése, kellemetlen szag vagy fájdalom jelentkezik a lokalizációja területén.
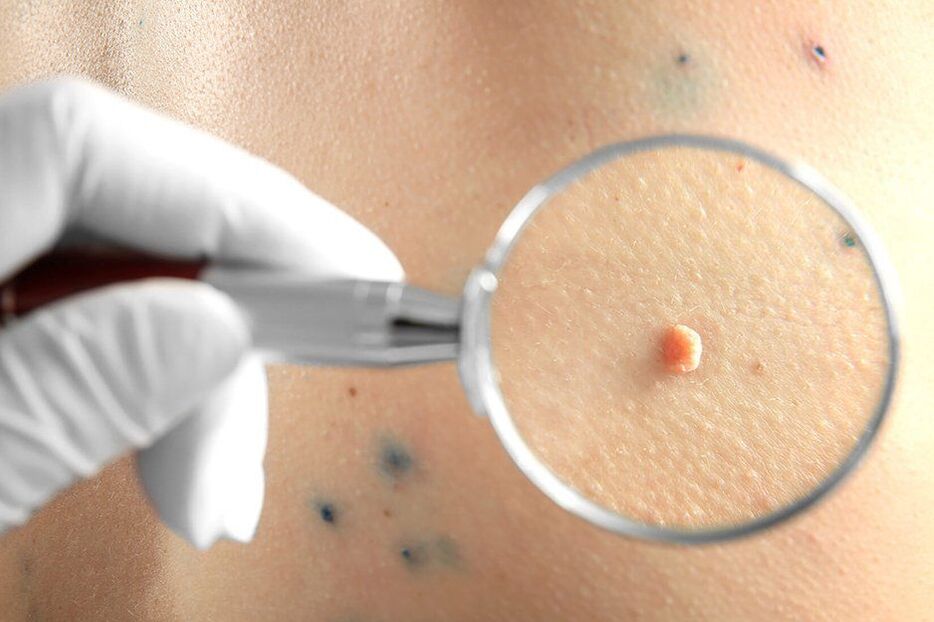
Először is, az orvos dermatoszkópiát végez, vagyis egy speciális nagyító segítségével megvizsgálja a neoplazmákat. Ez lehetővé teszi természetük meghatározását, valamint veszélyes jelek észrevételét, amelyek a jóindulatú képződés rosszindulatúvá való degenerációjának nagy valószínűségét jelzik, nem beszélve a kialakult rákról. Ha a fejlődés korai szakaszában észlelik őket, sikeresen kezelhetők és kedvező prognózisuk van a jövőben.
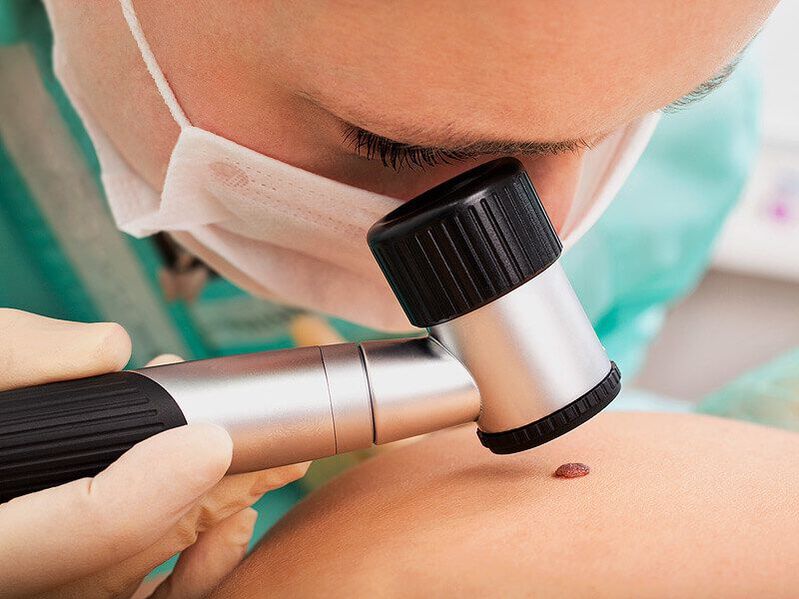
Feltétlenül ajánlott, hogy a betegeket STD-re vizsgálják, különösen, ha szemölcsök találhatók a nemi szervek területén. Ezenkívül ilyen helyzetekben a nők tanácsot kapnak egy nőgyógyásztól, a férfiak pedig egy urológustól. Ez fontos a méhnyak, a húgycső stb. Humán papillomavírus elváltozásának diagnosztizálásához, és szükség esetén megfelelő kezelés előírásához.
A papillómás fertőzés igazolásához a betegeket általában PCR-analízissel rendelik hozzá. Segítségével nemcsak a humán papillomavírus fertőzésének megerősítése vagy visszautasítása lehetséges, hanem a törzsek pontos meghatározása is.
Papillómák kezelése és eltávolítása
Az emberi papillomavírus-fertőzés kezelése mindig összetett. Természetesen egyszerűen eltávolíthatja a zavaró papillómát, de ebben az esetben nagy a veszélye annak, hogy hamarosan egy új vagy akár több is kialakul a helyén. Mivel a papillómák kialakulásának fő oka a test saját védekező képességének csökkenése, amely lehetővé teszi a testben alvó HPV aktivizálódását, mindenekelőtt gyógyszeres terápiát írnak elő papillomatosisos betegeknél. Ez magában foglalja az immunmodulátorok és vírusellenes szerek szedését. Papillómás bőr és nyálkahártya kiterjedt elváltozásai esetén citotoxikus gyógyszerek is előírhatók. De orvos felügyelete alatt veszik őket, mivel súlyos mellékhatásokat válthatnak ki.
Ha a beteget egyidejű fertőzésekkel vagy betegségekkel diagnosztizálják, akkor a helyzetnek megfelelő kezelést kell előírnia, és néha szükség van egy további szakorvos felkeresésére és felügyelete alatt terápiára.
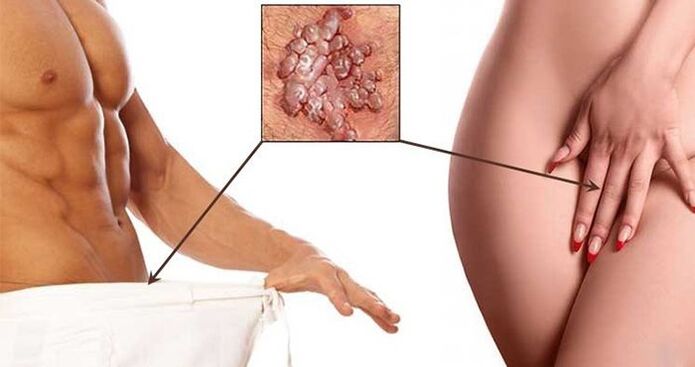
A minden típusú szemölcsök kötelező eltávolítása, valamint a papillómák, amelyek gyakran sérültek és gyulladtak. Más esetekben az eltávolítást a beteg kérésére hajtják végre. De a HPV-fertőzés látható megnyilvánulásainak kiküszöbölése csak az egyidejűleg előforduló betegségek - ha van ilyenek - kezelésének befejezése után és az antivirális terápia folytatásának hátterében lehetséges.
Általában a papillómák megsemmisítésének vagy eltávolításának minden modern módszere 2 nagy csoportra osztható:
- kémiai - különféle kémiai vegyületek használatából áll a papillómák eltávolítására, beleértve a triklór-ecetsavat, a dermatológiai készítményeket;
- fizikai - a papillómák műtéti eltávolítását jelenti elektrokoaguláció, kriodestrukció, lézer, rádióhullám vagy plazma koaguláció alkalmazásával.
A papillóma egyik vagy másik módszerrel történő eltávolítása után fontos az orvos által előírt helyi szerek alkalmazása a gyógyulás felgyorsítása és a fertőzés kockázatának kiküszöbölése érdekében.
A kezelés sikere és különösen a papillómák eltávolítása az immunrendszer erejétől függ. Normális állapotában, az esetek 90% -ában, a fertőzés pillanatától számított 2 éven belül a HPV elnyomódik vagy akár teljesen megsemmisül. De ez nem garancia arra, hogy nincs veszélye az újrafertőzésnek vagy az új papillómák kialakulásának. Ha bizonyos tényezők hatására az immunitás csökken, a papillomatosis krónikussá válik, időszakosan visszaeséseket okoz és súlyos szövődményekhez vezethet.
A veszélyes HPV-törzsekkel való fertőzés és a súlyos szövődmények kialakulásának megelőzése érdekében - különösen a lányok esetében - 9 és 25 év közötti korú oltást javasolnak.
A papillómák műtéti eltávolítása
A módszer lényege, hogy a neoplazmát szikével távolítják el, ami a hegek kialakulásával és a gyógyulási idő növekedésével jár. Ezért csak akkor alkalmazzák, ha egy nagy papillóma eltávolítására van szükség, vagy olyan esetekben, amikor szövettani vizsgálatot kell végezni, mivel feltételezzük, hogy rosszindulatú sejtek képződnek benne.
Az eljárást helyi érzéstelenítésben hajtják végre, ami fájdalommentessé teszi. Az orvos a szike segítségével eltávolítja magát a daganatot, és megragadja a környező egészséges szövetet. Erre azért van szükség, hogy kiküszöbölje a papillóma ugyanazon helyen történő újbóli kialakulásának kockázatát. Ha van lába, sebészeti ollóval boncolják, és elektrokoagulátor segítségével a neoplazmát tápláló eret "lezárják". A megmaradt sebet varrják, antiszeptikummal kezelik és steril kötéssel borítják.
Manapság a papillómák műtéti eltávolítását főleg akkor hajtják végre, ha felmerül a rákos sejtek kialakulásának gyanúja.
Kriodestrukció
A módszer magában foglalja az alacsony hőmérsékletek alkalmazását a papilloma sejtek elpusztítására. Ez folyékony nitrogén alkalmazásával valósul meg, amelynek hőmérséklete -196 ° C. Az eljárás lényege, hogy egy speciális fúvókát használjon, vagy folyékony nitrogénbe mártott vattapálcával érintse meg a papillómát. Hatása alatt a sejtekben lévő víz azonnal jégkristályokká alakul, amelyek belülről elpusztítják őket. Az eljárást helyi érzéstelenítésben vagy anélkül végezzük, mivel a folyékony nitrogénnel való expozíció ideje nem haladja meg az 5-20 másodpercet.
A módszer összetettsége abban áll, hogy a megfelelő expozíciós időtartamot választják ki annak érdekében, hogy a papillómát teljes mélységben eltávolítsák, és ne károsítsák az egészséges szöveteket, ami hegképződéshez vezet.
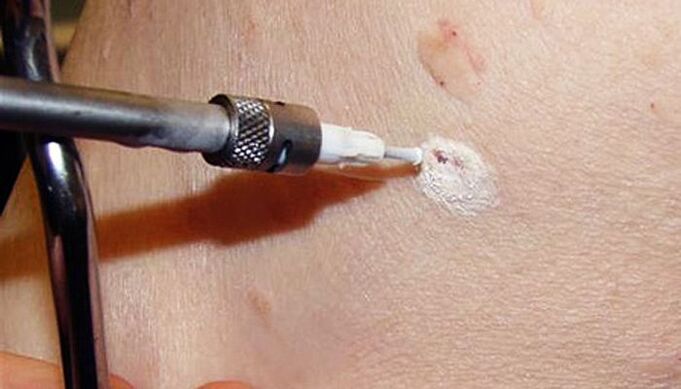
Folyékony nitrogénnel történő kezelés után azonnal fehér folt képződik a papilloma helyén. Ezt követően egy átlátszó vagy rózsaszínű folyadéktartalmú kis buborék képződik rajta, a környező bőr pirosra vált és kissé megduzzadhat. Ez kisebb kellemetlenséggel járhat égő vagy bizsergő érzés formájában.
3-4 nap elteltével a buborék felszakad, helyén kéreg képződik, amely néhány nap múlva maga is eltűnik, és egészséges fiatal bőrt hoz létre. Semmilyen esetben sem szabad önállóan szúrnia a hólyagot, más módon megsérülnie vagy a kéregét.
A papillómák folyékony nitrogénnel történő kauterizálása csak olyan esetekben lehetséges, amikor a malignus sejtek kialakulásának lehetősége teljesen kizárt. Ezt a módszert leggyakrabban a papillómák és a genitális szemölcsök eltávolítására használják:
- századok;
- arc;
- kis ízületek;
- nemi szervek.
Papillómák eltávolítása lézerrel
A lézer használata a papillómák eltávolítására is csak olyan esetekben lehetséges, amikor malignitásuk teljesen kizárt. Az eljárást helyi érzéstelenítésben hajtják végre, és a papilloma sejtek nedvességének elpárologtatásából áll egy lézer hőenergiájával. Így egy fókuszált lézersugár irányul a neoplazmára. Az expozíció időtartama nem haladja meg az 1 percet.
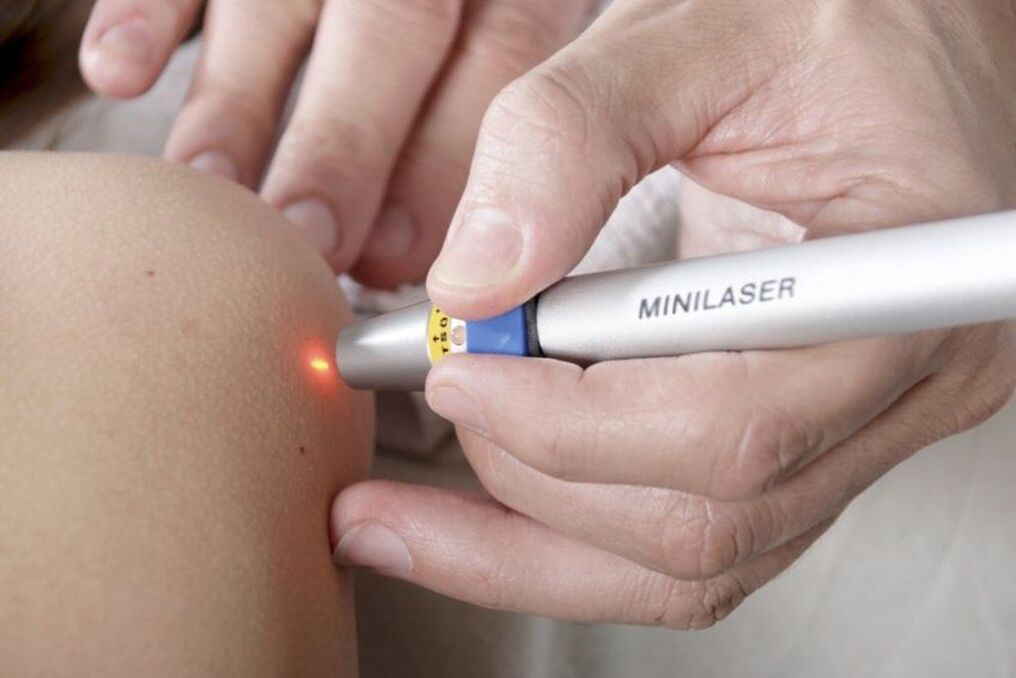
Ennek eredményeként a papilloma helyén kéreg képződik, és a körülötte lévő bőr pirosra vált és megduzzad. A kéreg önmagában elmúlik egy héten belül. 3 napig nem lehet áztatni és párolni, valamint letépni és megsebesíteni, mivel ez hegesedéssel jár. Ezenkívül a papilloma eltávolítását követő 2 héten belül érdemes megvédeni a kezelési területet a napfénytől. Ellenkező esetben nagy a valószínűsége a hiperpigmentációnak ezen a területen.
A papillómák lézerrel történő eltávolításakor ne alkalmazzon dekoratív kozmetikumokat az érintett területre a teljes gyógyulásig.
Miután a kéreg leesik, az egészséges rózsaszín bőr ki van téve, amely fokozatosan normális árnyalatot kap. Ez a papillómák lézeres eltávolításának legfőbb előnye, mivel nem jár hegek és hegek képződésével. Csak akkor alakulhatnak ki, ha a nagy neoplazmákat eltávolítják, és megsértik a posztoperatív időszakban történő ellátás szabályait. Ezenkívül a lézeres eltávolítás teljesen kiküszöböli a sebfertőzés kockázatát, és abszolút vér nélküli módszer, mivel a hőenergia hatására az apró erek azonnali koagulációja következik be.
Lézer segítségével a papillómákat főleg a következőkön távolítják el:
- kezek;
- lábak és lábak;
- arc;
- századok;
- nyak;
- nemi szervek.
A lézer az egyetlen megbízható módszer a talpi szemölcsök eltávolítására, mivel gyökereik legalább 1 cm-rel a szövetbe juthatnak.
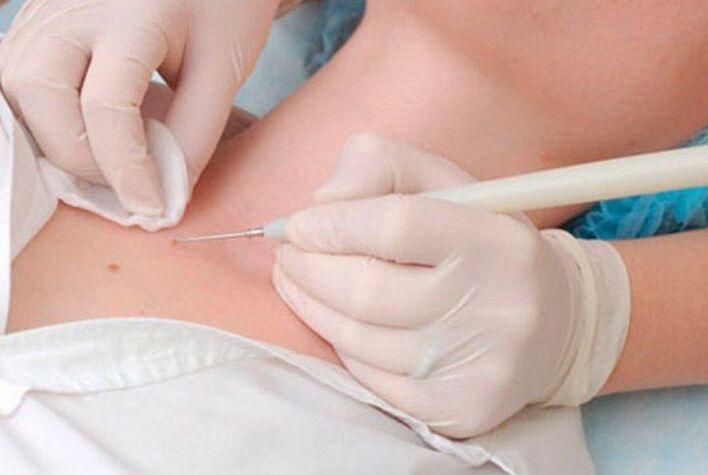
A papillómák elektrokoagulációja
A módszer lényege, hogy elektromos áramot alkalmaznak a papillómák eltávolítására. Egy speciális elektrokoagulátornak nevezett készülék segítségével az orvos elkapja a papillómát és levágja az egészséges szöveten belül. Ebben az esetben a vérzés teljesen hiányzik, mivel az áram hőenergia elegendő a kis erek koagulációjához. De az eljárás fájdalmas lehet, különösen, ha el kell távolítani a növekedést a test finom bőrfelületén.
Elektrokoaguláció után kéreg is kialakul. És a teljes gyógyulási időszak 7-10 napot vesz igénybe. Miután a kéreg leesik, az alatta lévő bőrt meg kell védeni a károsodástól és az ultraibolya sugárzásnak való kitettségtől.
A módszert a papillómák eltávolítására használják a test különböző részein. Ezenkívül az elektrokoaguláció olyan esetekben is alkalmazható, amikor a neoplazma szövettani vizsgálatának elvégzésére és annak természetének pontos megállapítására van szükség. De az eljárás eredménye teljes mértékben az orvos képesítésétől és tapasztalatától függ, azonban, mint más esetekben, mivel ha az eltávolítás nem elég mély, a papilloma ugyanazon a területen ismét kialakulhat.
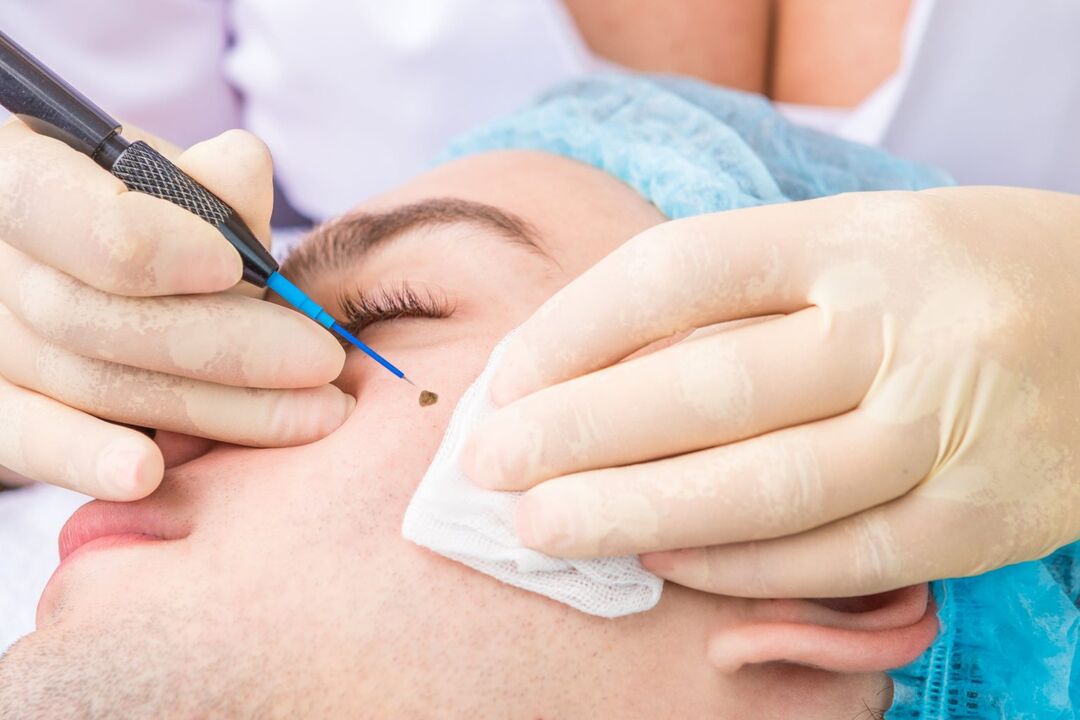
Rádióhullám műtét
Ez a módszer az egyik legfejlettebb a papillómák eltávolításában. Ez magában foglalja egy speciális készülék használatát. De ugyanakkor sok közös vonása van a papillómák lézeres eltávolításával. Az eljárást helyi érzéstelenítésben hajtják végre, és az eltávolítás közvetlenül a neoplazma rádióhullámoknak való kitettsége miatt következik be. Hála nekik, teljesen levágható a bármilyen méretű és méretű papillóma, valamint elkerülhető a hegesedés.
A papillómák kémiai eltávolítása
A módszer speciális vegyületek rendszeres alkalmazását foglalja magában a papillómában, amelyek elpusztítják sejtjeiket, ami a neoplazma későbbi eltűnéséhez vezet. De ilyen gyógyszerek alkalmazásakor rendkívül óvatosnak kell lenni, nehogy az anyag egészséges bőrrel érintkezzen.
Így mindenki szembesülhet a papillómák kialakulásával. Nincs hatékony megelőzés a HPV-fertőzés ellen, és az oltások csak a rákkockázat szempontjából védenek a vírus legveszélyesebb törzseivel szemben. Ennek ellenére a legtöbb esetben nem okoznak jelentős kellemetlenségeket az ember számára, kivéve a nemi szervek szemölcsét és a végbélnyílást, amelyeket el kell távolítani. Mindenesetre gyorsan és hatékonyan megszabadulhat az esetleges papillómáktól, de mivel lehetetlen gyógyszeres úton teljesen elpusztítani a HPV-t a szervezetben, és mindig fennáll annak a veszélye, hogy újból vagy más törzzsel fertõzõdhet meg, fennáll annak a lehetõsége, hogy a probléma ismét visszatér. Az egyetlen megbízható módszer a papillóma kialakulásának valószínűségének minimalizálására az immunrendszer megerősítése. És ha mégis megjelennek, és kozmetikai hibát képviselnek, vagy zavarják az ember mindennapi életét, forduljon bőrgyógyászhoz. Az orvos képes lesz pontosan megkülönböztetni a papillómákat a többi bőrdaganattól, és ezt a problémát percek alatt megoldja.























